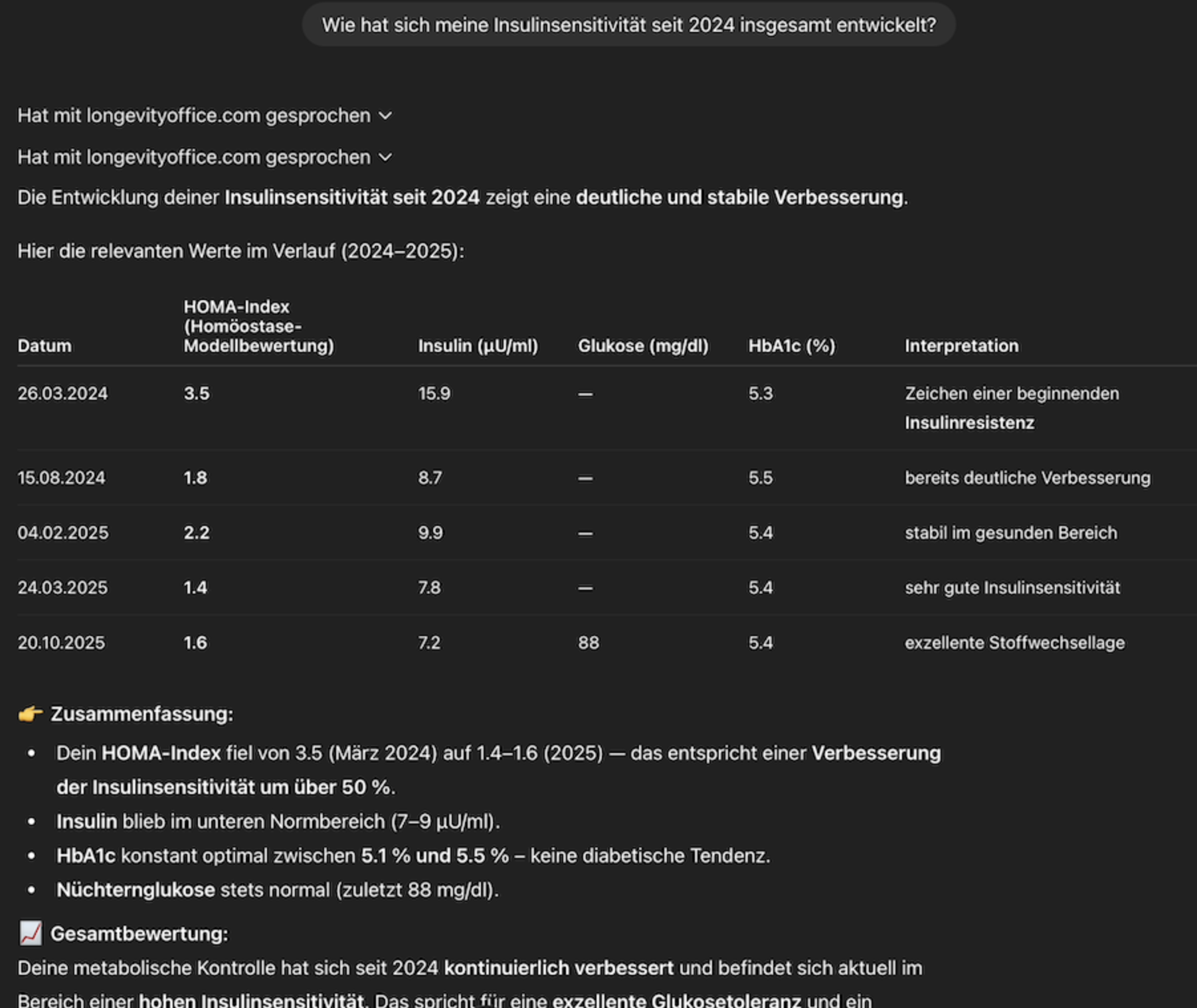
HOMA-IR & Insulinsensitivität
Die Demaskierung der metabolischen Dysfunktion
Warum Nüchterninsulin und HOMA-IR das eigentliche Fundament einer modernen Diagnostik bilden – und wie OGTT & CGM das klinische Bild komplettieren
Die routinemäßige Messung von Nüchternblutzucker und dem Langzeitzucker (HbA1c) gilt in der klassischen Medizin 2.0 als Goldstandard der Diabetes-Diagnostik. In der evidenzbasierten Longevity-Medizin betrachten wir diese Praxis als unzureichend, da sie metabolische Veränderungen erst spät erkennt. Wenn der Nüchternblutzucker oder der HbA1c-Wert auffällige Schwellenwerte überschreitet, ist der zugrundeliegende Stoffwechsel oft bereits seit über einem Jahrzehnt aus dem Gleichgewicht.
In diesem Artikel zeigen wir, warum die Messung des Nüchterninsulins und des HOMA-IR-Index das eigentliche Fundament einer modernen Diagnostik bilden – und wie funktionelle Stresstests (OGTT) sowie kontinuierliches Monitoring (CGM) das klinische Bild komplettieren.
Auf einen Blick: Die Diagnostik-Matrix
Achten Sie besonders auf das Detektions-Fenster: Es zeigt auf, ab welcher pathophysiologischen Phase das jeweilige Tool überhaupt anschlägt – und warum die Standard-Kassenmedizin den metabolischen Verfall oft um ein bis zwei Jahrzehnte verpasst.
| Diagnostisches Tool | Klinischer Nutzen | Blinder Fleck | Detektions-Fenster | Kosten |
|---|---|---|---|---|
| Nüchternglukose | Status des basalen Blutzuckerspiegels | Ignoriert die kompensatorische Hyperinsulinämie völlig | Späte Phase 3 / Phase 4: Erst wenn die Leber die Kontrolle verliert | ~ 2,33 € |
| HbA1c | Durchschnittlicher Blutzucker der letzten 8–12 Wochen | Maskiert glykämische Variabilität (Spikes und Crashes mitteln sich aus) | Späte Phase 3 / Phase 4: Klassischer Spätindikator | ~ 15,00 € |
| Nüchterninsulin | Ausmaß der basalen Insulinproduktion | Isoliert schwer zu interpretieren ohne Relation zum Glukosespiegel | Phase 2: Zeigt früh die schleichende Überproduktion | ~ 15,00 € |
| HOMA-IR | Quantifizierung der Nüchtern-Insulinsensitivität | Erfasst nicht die dynamische Reaktion nach einer Mahlzeit | Phase 2: Frühwarnsystem für zellulären Empfindlichkeitsverlust | 0,00 € (eigene Berechnung) |
| OGTT (inkl. Insulin) | Dynamische Messung der Zuckeraufnahme unter Maximallast | Unphysiologische Extrem-Belastung, kein reales Mahlzeiten-Szenario | Phase 2: Goldstandard – erkennt frühen Verlust der Insulinantwort | ~ 80–150 € |
| CGM | Real-Time Mapping der Glukosedynamik im Alltag | Misst im Gewebewasser; keine direkten Insulin-Daten | Phase 2: Macht Spikes und Crashes im Alltag sichtbar | ~ 65,00 € (14-Tage-Sensor) |
Tabelle horizontal scrollen für alle Spalten
Eine Chronologie der Insulinresistenz
Die klassische Medizin 2.0 betrachtet Typ-2-Diabetes häufig als binären Zustand: Man ist entweder gesund oder krank. Die molekulare Realität ist jedoch ein schleichendes Kontinuum, das sich über Jahrzehnte erstreckt.
Wegweisende Arbeiten, unter anderem geprägt durch die metabolische Forschung an der Stanford University, haben bereits früh gezeigt: Ein erschreckend hoher Anteil junger, scheinbar völlig gesunder und schlanker Menschen mit perfekten Blutzucker- und HbA1c-Werten weist bereits eine profunde Hyperinsulinämie (stark erhöhte Insulinspiegel) auf. Der metabolische Verfall beginnt nicht im Blut, sondern auf zellulärer Ebene – und zwar in einer hochspezifischen Reihenfolge.
Die gewebespezifische Triade der Insulinresistenz
1 Die Skelettmuskulatur (Der Ursprung)
Die Skelettmuskulatur ist unser primärer metabolischer „Glucose-Sink“ und für rund 80 % der Zuckeraufnahme nach einer Mahlzeit verantwortlich. Durch Bewegungsmangel und ektopische Fettablagerungen (fehlplatzierte Fetteinlagerungen direkt im Muskelgewebe) kommt es zur Akkumulation schädlicher Fett-Zwischenprodukte. Diese blockieren die Signalketten in der Zelle. Das Resultat: Die Zuckertransporter wandern nicht mehr an die Zelloberfläche. Der Muskel wird sprichwörtlich „taub“ für Insulin.
2 Die Leber (Der Kontrollverlust)
Eine primäre Aufgabe von Insulin im Nüchternzustand ist es, der Leber zu signalisieren: „Stoppe die Glukoseproduktion, es ist genug Energie im System.“ Wird die Leber insulinresistent, ignoriert sie dieses Stopp-Signal. Sie produziert unkontrolliert weiter Glukose, selbst wenn der Blutzuckerspiegel bereits hoch ist.
3 Das Pankreas (Die Erschöpfung)
Die Beta-Zellen der Bauchspeicheldrüse (unsere Insulin-Fabriken) werden nicht im klassischen Sinne resistent, sie erschöpfen sich. Zunächst kompensieren sie die „Taubheit“ in Muskel und Leber durch eine massive Überproduktion von Insulin. Über Jahre hinweg führt diese Dauerbelastung zu Zelltod oder Funktionsverlust.
Die 4 Phasen der Krankheitsentwicklung
1 Zelluläre Homöostase (Die echte Gesundheit)
Status: Muskel und Leber sind hochsensibel für Insulin. Die Beta-Zellen feuern präzise und effizient.
Dauer: Idealzustand – sollte ein Leben lang anhalten.
Diagnostik:
- Nüchternglukose & HbA1c: Exzellent
- HOMA-IR: < 1.0 (Nüchterninsulin < 5 µIU/mL)
- OGTT: Flache Glukosekurve, schneller und niedriger Insulin-Peak (Kraft Pattern 1)
- CGM: Extrem geringe Variabilität. Spikes über 120–140 mg/dL selten
2 Kompensatorische Hyperinsulinämie (Der blinde Fleck)
Status: Die Muskulatur beginnt, Insulin zu ignorieren. Das Pankreas fährt die Produktion massiv hoch. Der Patient hat zu viel Insulin, aber einen normalen Blutzucker. In dieser Phase beginnen durch das überschüssige Insulin endotheliale Schäden (Verletzungen der inneren Blutgefäßwände).
Diese Phase kann 10 bis 20 Jahre andauern – völlig unbemerkt von Standard-Check-ups.
Diagnostik:
- Nüchternglukose & HbA1c: Weiterhin völlig normal (Hier versagt die Kassenmedizin)
- HOMA-IR: Beginnt zu steigen (> 1.5)
- OGTT: Massiv übersteigerte und verzögerte Insulinausschüttung
- CGM: Anhaltende Blutzuckerspitzen (> 140 mg/dL) mit verzögertem Abbau
3 Hepatische Insulinresistenz (Prä-Diabetes)
Status: Nun wird auch die Leber stark insulinresistent und gibt im Nüchternzustand ungebremst Zucker ins Blut ab. Das Pankreas kann trotz maximaler Insulinsekretion den Blutzucker nicht mehr unten halten.
Dauer: 2 bis 5 Jahre – oft die letzte Ausfahrt vor irreversiblen Schäden.
Diagnostik:
- Nüchternglukose & HbA1c: Beginnen aus dem Ruder zu laufen (HbA1c 5.7–6.4 %). Endlich schlägt die klassische Medizin Alarm.
- HOMA-IR: Stark pathologisch erhöht (oft > 2.5 oder 3.0)
- OGTT: Glukosekurve eskaliert (oft > 200 mg/dL) und kehrt nicht zurück
- CGM: Hohe Nüchternwerte und massive, langanhaltende Spikes
4 Beta-Zell-Erschöpfung (Manifester Typ-2-Diabetes)
Status: Die Bauchspeicheldrüse kann nicht mehr kompensieren. Die Insulinproduktion sinkt drastisch, während die Resistenz in Muskel und Leber bestehen bleibt. Der Blutzucker steigt auf dauerhaft erhöhte Werte.
Diagnostik:
- Alle Marker (Glukose, HbA1c) tief im pathologischen Bereich. Die Diagnose „Diabetes“ wird gestellt – zwei Jahrzehnte nachdem die Krankheit in Phase 2 begonnen hat.
- OGTT: Zeigt das vollständige Versagen der Regulation. Stark erhöhte Blutzuckerwerte bei gleichzeitig flachen Insulinwerten.
- CGM: Chronisch erhöhte Baseline (Nüchternwerte dauerhaft > 126 mg/dL) und extrem große Schwankungen
Das Fundament: Nüchterninsulin & HOMA-IR
Das Protokoll
Der HOMA-IR (Homeostatic Model Assessment for Insulin Resistance) ist ein mathematisches Modell zur Bestimmung der basalen Insulinsensitivität. Er errechnet sich simpel aus dem Nüchternblutzucker und dem Nüchterninsulin.
Vorbereitung zur Blutabnahme: Strikte Nahrungskarenz von 10 bis 12 Stunden. Kritisch für Low-Carb- oder Keto-Diätende: Um eine Verfälschung durch eine körpereigene Glukose-Sparschaltung zu vermeiden, ist an den drei Tagen vor der Blutentnahme eine Mindestzufuhr von 150 g Kohlenhydraten pro Tag obligatorisch.
Abrechnungsfalle: Die Laborwerte kosten als Selbstzahler marginal wenig (Glukose ca. 2,33 €, Insulin ca. 15,00 €). Einige Labore berechnen für die simple Verknüpfung zum HOMA-IR hohe Aufschläge (30 bis 60 €). Sofern die Berechnung nicht kostenfrei inkludiert ist, lehnen Sie diese ab und nutzen Sie einen kostenfreien Online-HOMA-IR-Rechner.
Der Mechanismus
Der isolierte Nüchternblutzucker ist ein trügerischer Biomarker, da der Körper einen normalen Blutzuckerspiegel (Normoglykämie) sehr lange aufrechterhalten kann. Wenn Muskel- und Leberzellen durch schlechten Lebensstil abstumpfen, gleicht die Bauchspeicheldrüse diesen Widerstand durch mehr Insulin aus.
Der Preis für diese Balance ist ein chronisch erhöhter Insulinspiegel. Insulin ist ein stark wachstumsförderndes (anaboles) Hormon. In chronisch hoher Konzentration fördert es Gefäßschäden und Entzündungsprozesse. Der HOMA-IR demaskiert genau diesen versteckten Kompensationsmechanismus, lange bevor der Blutzucker selbst steigt.
Unser Take
DO: Integrieren Sie Nüchterninsulin und Glukose in jedes Basis-Labor und berechnen Sie den HOMA-IR selbst. Unser Standard für exzellente metabolische Gesundheit: Nüchterninsulin < 5 µIU/mL und HOMA-IR < 1.0.
DON’T: Akzeptieren Sie keine Labor-Referenzbereiche, die einen HOMA-IR von bis zu 2.5 als „unauffällig“ deklarieren. Solche Intervalle bilden lediglich den Durchschnitt einer kranken Bevölkerung ab.
Der dynamische Stresstest: OGTT
Das Protokoll
Während der HOMA-IR den „Leerlauf“ des Körpers misst, ist der OGTT der Belastungstest unter Vollgas. Nach dem Trinken von 75 g reiner Glukoselösung werden Blutzucker- und Insulinwerte über 120 Minuten (meist alle 30 Minuten) gemessen.
Der Mechanismus
Der HOMA-IR liefert keine Daten darüber, wie gut die Muskulatur nach einer Mahlzeit mit Zucker umgeht. Der OGTT provoziert das System, um die Geschwindigkeit der Zuckeraufnahme zu testen. Im Fokus steht die „First-Phase Insulin Response“ – die erste, schnelle und präzise Insulinausschüttung des Körpers. Geht diese verloren, muss die Bauchspeicheldrüse später massiv und unpräzise nachfeuern. Das resultiert häufig in Blutzucker-Abstürzen und bleierner Müdigkeit nach dem Essen (postprandiale Lethargie), selbst wenn der HOMA-IR morgens noch in Ordnung war.
Unser Take
DO: Nutzen Sie den OGTT zwingend mit paralleler Insulinbestimmung, insbesondere wenn Sie trotz gutem HOMA-IR nach dem Essen oft müde sind oder Energieeinbrüche haben. Eine detaillierte Anleitung zur Auswertung finden Sie in unserem weiterführenden OGTT-Deep-Dive.
Die Realität im Alltag: Continuous Glucose Monitoring (CGM)
Das Protokoll
Der CGM-Sensor schließt die Lücke zwischen steriler Labordiagnostik und dem realen Leben. Der schmerzfrei am Arm angebrachte Sensor misst über 14 Tage kontinuierlich den Glukosespiegel im Gewebe und überträgt die Daten auf das Smartphone.
Der Mechanismus
Ein punktueller Labortest ignoriert den Einfluss von Stress (Cortisol), Schlaf und die komplexe Zusammensetzung echter Mahlzeiten. Das CGM visualisiert die Blutzuckerschwankungen. Steile Spitzen (> 140 mg/dL) verursachen direkten oxidativen Stress an den Gefäßwänden. Sie beschleunigen die Bildung sogenannter AGEs (Advanced Glycation Endproducts – im Grunde „verzuckerte“, nutzlose Proteine), welche die Alterung unserer Blutgefäße massiv vorantreiben.
Unser Take
DO: Tragen Sie ein CGM als präzises Biofeedback-Instrument für 2–3 Intervalle (je 14 Tage) pro Jahr. Es dient dazu, Ihre individuellen Ernährungs-Fehler zu identifizieren und den Lebensstil zu optimieren. Wie Sie CGM-Daten auswerten, ohne sich verrückt zu machen, lesen Sie in unserem CGM-Protokoll.
Fazit: Messen statt Raten
Die proaktive Medizin 3.0 verlässt sich nicht auf isolierte Marker, die den Verfall erst im Endstadium dokumentieren. Die metabolische Diagnostik ist eine Kaskade: Sie beginnt beim Nüchtern-Fundament (HOMA-IR), prüft die Kapazität unter Last (OGTT) und validiert die Ergebnisse im realen Alltag (CGM).
Wenn Sie wissen möchten, wo Sie metabolisch stehen – jenseits der üblichen Standardwerte – sprechen Sie uns an. Wir helfen Ihnen, die richtigen Marker zu messen und einzuordnen.
Weiterführende Literatur & Wissenschaft
Für alle, die tiefer einsteigen wollen, haben wir hier die wichtigsten Studien zusammengestellt, auf die wir uns in diesem Artikel beziehen.
1 Insulin-Diagnostik & Kraft-Patterns
Detection of Diabetes Mellitus In Situ (Occult Diabetes) (1975)
Kraft JR, Laboratory Medicine.
Die wegweisende Arbeit von Dr. Joseph Kraft: OGTTs mit paralleler Insulinmessung belegten, dass eine Hyperinsulinämie der manifesten Hyperglykämie häufig um ein bis zwei Jahrzehnte vorausgeht. Diese Arbeit bildet das historische Fundament der proaktiven Insulin-Diagnostik.
Link zur Studie (Oxford Academic) →2 HOMA-IR & Kardiovaskuläres Risiko
Insulin Resistance and Risk of Incident Cardiovascular Events in Adults without Diabetes: Meta-Analysis (2012)
Gast KB, Tjeerdema N, Stijnen T, Smit JWA, Dekkers OM, PLoS ONE.
Diese Meta-Analyse (65 Studien, 516.325 Teilnehmer) belegt, dass Insulinresistenz (quantifiziert durch den HOMA-IR) selbst bei Personen ohne manifesten Typ-2-Diabetes ein unabhängiger Risikofaktor für Herz-Kreislauf-Erkrankungen ist.
Link zur Studie (PubMed) →Dr. med. Mario Domeyer & Dr. med. Paul Weißenfels
Fachärzte, spezialisiert auf Prävention und Longevity
Longevity Office
Haben Sie Fragen zu Ihrer metabolischen Gesundheit?
Wir beraten Sie gerne individuell.
Erstgespräch anfragen